Chân madura là một bệnh nhiễm trùng cục bộ, tiến triển, mạn tính do nấm hoặc vi khuẩn gây ra và liên quan đến bàn chân, chi trên hoặc lưng. Các triệu chứng bao gồm điều chỉnh và hình thành các rãnh xoang. Bài viết sau sẽ cung cấp thông tin những điều cần biết về chân madura.
Tổng quan chung về chân madura
Bệnh bàn chân Madura hay u nấm là một bệnh nhiễm trùng mô mềm dạng u hạt mạn tính do nấm thực sự (Mycetoma) hoặc vi khuẩn hiếu khí gram dương (actinomycetoma). Mặc dù thiếu dữ liệu về gánh nặng toàn cầu của căn bệnh này nhưng bệnh phổ biến ở các vùng xích đạo, nhiệt đới hoặc cận nhiệt đới trên thế giới. Tỷ lệ mắc bệnh cao nhất được báo cáo là ở Mauritania ở phía tây bắc châu Phi với 3,49 trường hợp trên 100.000 dân. Do tác động kinh tế xã hội của nó, WHO hiện coi bệnh chân Madura là một trong danh sách các bệnh nhiệt đới bị lãng quên.
Bàn chân Madura phát triển sau chấn thương khi các mô dưới da bị nhiễm đất bị ô nhiễm và nhiễm trùng sau đó tiến triển sang các mô hoặc xương lân cận. Vùng bàn chân, bàn tay và cẳng chân là những vùng thường bị ảnh hưởng nhất. Bệnh tiến triển chậm từ thời điểm nhiễm bệnh sau chấn thương cho đến khi xuất hiện các triệu chứng. Mặc dù khoảng thời gian này có thể thay đổi nhưng có thể kéo dài tới 12 năm. Bệnh nhân bị ảnh hưởng thường có biểu hiện sưng cứng mãạn tính ở vùng bị ảnh hưởng, chảy dịch xoang và thải ra các hạt. Các hạt này có giá trị chẩn đoán vì chúng đại diện cho tập hợp các sợi nấm hoặc sợi vi khuẩn. Cần phải có một quy trình chẩn đoán đầy đủ để hướng dẫn lựa chọn liệu pháp điều trị thích hợp. Sinh thiết sâu cho mô học dường như đóng góp đáng kể hơn vào việc xác định nguyên nhân gây bệnh hơn là nuôi cấy.
Triệu chứng chân Madura
Tổn thương ban đầu của u nấm có thể là một nốt sần, một nốt cố định dưới da, một mụn nước có nền cứng hoặc áp xe dưới da vỡ ra tạo thành lỗ rò trên bề mặt da. Xơ hóa thường gặp ở trong và xung quanh các tổn thương sớm. Đau rất ít hoặc không đau trừ khi có bội nhiễm vi khuẩn cấp tính.
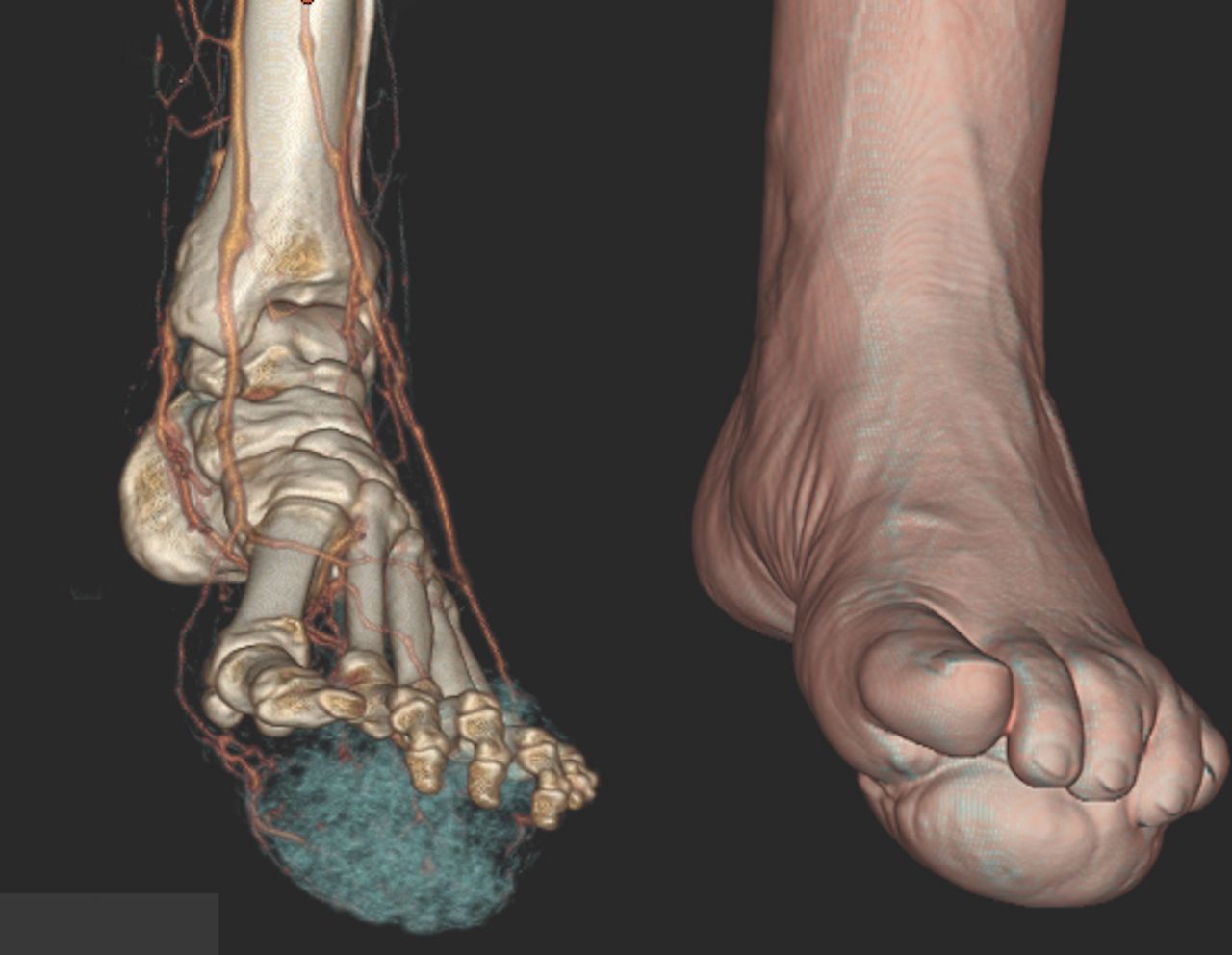
Nhiễm trùng tiến triển chậm trong nhiều tháng hoặc nhiều năm, dần dần lan rộng và phá hủy các cơ, gân, màng và xương liền kề. Không có sự lan truyền toàn thân cũng như không xảy ra các triệu chứng và dấu hiệu gợi ý nhiễm trùng toàn thân. Cuối cùng, tình trạng teo cơ, biến dạng và phá hủy mô sẽ ngăn cản việc sử dụng các chi bị ảnh hưởng.
Trong các trường hợp nhiễm trùng tiến triển, các chi liên quan xuất hiện sưng tấy một cách kỳ lạ, tạo thành một khối u nang hình gậy. Nhiều đường xoang và lỗ rò dẫn lưu và thông nhau ở những khu vực này thải ra dịch tiết dày hoặc huyết thanh chứa các hạt đặc trưng, có thể có màu trắng hoặc đen.
Mắc phải u nấm khi các vi sinh vật xâm nhập vào vị trí tổn thương xuyên thấu da. Nam giới từ 20 đến 40 tuổi thường bị nhiễm, có lẽ là do chấn thương xảy ra khi làm việc ngoài trời.
Nhiễm trùng lan đến vùng tiếp xúc dưới da, tạo các khối u và hình thành nên nhiều rãnh chứa đầy các mầm đặc trưng của căn nguyên gây bệnh. Phản ứng của mô về mặt vi thể chủ yếu là hoại tử hoặc u hạt tùy thuộc vào tác nhân gây bệnh cụ thể. Khi nhiễm trùng tiến triển, bội nhiễm thêm vi khuẩn có thể xảy ra.
Nguyên nhân gây bệnh
Sự lây truyền, hầu hết có thể xảy ra khi sinh vật gây bệnh xâm nhập vào cơ thể thông qua chấn thương nhẹ hoặc vết thương xuyên thấu, thường là do gai đâm. Có mối liên hệ rõ ràng giữa bệnh nấm và những người đi chân trần và lao động chân tay.
Đối tượng nguy cơ
Các sinh vật gây bệnh mycetoma được phân bố trên toàn thế giới nhưng là loài đặc hữu ở các khu vực nhiệt đới và cận nhiệt đới trong cái gọi là ‘Vành đai Mycetoma’, bao gồm Cộng hòa Bolivar Venezuela, Chad, Ethiopia, Ấn Độ, Mauritania, Mexico, Senegal, Somalia, Sudan, Thái Lan và Yemen. Số trường hợp được báo cáo khác nhau ở mỗi quốc gia, tuy nhiên hiện tại hầu hết các trường hợp được báo cáo từ Mexico và Sudan.
Chẩn đoán
Việc chẩn đoán u nấm dựa trên biểu hiện lâm sàng và xác định các sinh vật gây bệnh có thể được phát hiện bằng cách kiểm tra trực tiếp các hạt được thải ra từ xoang. Mẫu có thể được lấy bằng phương pháp chọc hút kim nhỏ (FNA) hoặc sinh thiết bằng phẫu thuật. Nhận dạng bằng phản ứng chuỗi Polymerase (PCR) là phương pháp đáng tin cậy nhất nhưng chi phí cao và thiếu kỹ thuật chuẩn hóa. Không có xét nghiệm chẩn đoán nhanh tại điểm chăm sóc nào có thể được sử dụng tại hiện trường. Các kỹ thuật hình ảnh bao gồm tia X, siêu âm, cộng hưởng từ và chụp cắt lớp vi tính có thể được sử dụng để đánh giá mức độ tổn thương và lập kế hoạch quản lý lâm sàng.
Phòng ngừa chân Madura
Hiện tại, chưa có chương trình kiểm soát bệnh nấm, ngoại trừ Sudan. Ngăn ngừa lây nhiễm là khó khăn, đối với người sống trong hoặc đi du lịch đến các vùng lưu hành bệnh nên được khuyên không nên đi chân trần.
Điều trị chân Madura như thế nào?
Việc điều trị phụ thuộc vào sinh vật gây bệnh. Đối với u nấm vi khuẩn, điều trị bao gồm sự kết hợp của kháng sinh, trong khi điều trị u nấm do nấm bao gồm sự kết hợp giữa thuốc chống nấm và phẫu thuật. Việc điều trị kéo dài, có nhiều tác dụng phụ, tốn kém không có sẵn ở các vùng lưu hành và quan trọng nhất là thường không đạt yêu cầu. Đối với u nấm, tình trạng cắt cụt chi và nhiễm trùng tái phát là phổ biến.